청년의사 유튜브 방송 의대도서관 ‘의사과학자가 궁금해’ 시리즈
연세의료원 의과학연구처 최재영 처장, ‘의사과학자 역할과 비전’ 강의
의사과학자가 중요한 이유와 의사과학자 양성 체계 현 상황 공유
신종 코로나바이러스 감염증(코로나19) 백신, 페니실린, LDL 콜레스테롤과 스타틴. 의학계에 큰 변화와 발전을 준 이들을 발견하고 개발한 사람들의 공통점은 의사면서 과학자의 길을 걷는 의사과학자라는 점이다.
이미 수십년전부터 의사과학자들은 의료계, 과학계, 산업계에서 수많은 역할을 하며 세상을 변화시키고 있지만 우리나라에서는 아직 생소하다. 왜 그럴까.
연세의료원 의과학연구처 최재영 처장은 청년의사 유튜브 방송 의대도서관의 ‘의사과학자가 궁금해’ 시리즈에서 '의사과학자의 역할과 비전'을 주제로 강의하며 의사과학자를 배출해도 제대로 연구할 수 없는 의료계 현실 등을 이유로 꼽았다.
하지만 최 처장은 최근 몇년 사이 우리나라에서도 의사과학자 양성에 대한 인식이 크게 변하고 있으며 지금 의대생으로 첫 발을 떼는 학생들의 미래에는 의사과학자가 중요한 진로가 될 것이라고 강조했다.

의사과학자란?
최 처장은 의사과학자의 정의 대해 사전적 의미로는 ‘의사인데 자기 자신의 일정 부분을 새로운 지식, 건강이나 질병이나 환자 치료를 위한 새로운 지식을 발견하기 위해 투자하는 사람’이라고 정의돼 있지만 이들을 일반적으로 이르는 ‘MD-phD’를 의사과학자로 부르는 것에는 동의하지 않았다.
의사과학자로서 ‘새로운 지식’을 만드는 역할을 하지 않는다고 봤기 때문이다.
최 처장은 “우리 주변에 있는 많은 MD-phD들은 MD로서 환자를 치료하고 진찰하는 업무를 하는거지 과학자로서 새로운 지식을 만들기 위한 역할은 거의 없는 것 같다”며 “그래서 MD-phD가 의사과학자라는 말에는 동의하기 힘들다”고 말했다.
최 처장은 “그러면 의대에 있는 교수들은 의사과학자인가. 넓은 의미에서 보면 의사과학자라고 하라 수 있을 것 같다”며 “왜냐면 의대교수들은 주로 환자를 보는 일을 하지만 승진을 위해서나 본인이 학문적으로 원해서 논문도 써야 하기 때문에 뭔가 새로운 지식을 창출해야 한다”고 덧붙였다.
하지만 최 처장은 의대교수들이 내는 논문들이 정말 새로운 지식이냐에 대해 많은 생각을 해봐야 한다며 의대교수들 모두를 의사과학자로 부르는 것 또한 완전한 정의는 아니라고 설명했다.
그러면서 최 처장은 의사과학자에 가장 가까운 정의로 ‘자기 시간에 약 30%를 연구활동에 투자하는 의대 연구 중점교수’를 의사과학자에 가장 가까운 사람들로 정의했다.
다만 의대를 졸업하고 기초학교실에서 해부학이나 생화학을 가르치는 것에 대해서는 환자를 보지 않는다는 이유로 의사과학자로 볼 수 없다고 밝혔다.
코로나19 백신을 만든 주역 의사과학자
의사과학자의 정의에 대해 정리한 최 처장은 최근 의사과학자가 화두로 떠오르는 이유에 대해 몇가지 사례를 들어 설명했다.
최 처장이 첫번째 예로 든 것은 신종 코로나바이러스 감염증(코로나19) 화이자 백신이다. 화이자사의 코로나19 백신을 만든 회사는 화이자가 아니다. 화이자와 손잡은 백신 개발회사 바이오엔테크(bioNtech)가 만들고 화이자가 생산하는 것을 화이자 백신이라고 부른다.
최 처장은 이를 언급하며 “(화이자의 코로나19 백신은) 바이오엔테크라는 회사에서 만들어서 화이자가 생산을 담당한다”며 “바이오엔테크를 만든 사람이 대표적인 의사과학자”라고 말했다.
바이오엔테크를 설립한 우구르 사힌(Uğur Şahin)은 터키 출신 독일 이민자로 대표적인 의사과학자다.
내과의사 출신인 그는 암 환자에게 면역요법(immunotherapy)이 도움이 되겠다는 생각으로 면역요법 약제를 개발해 회사를 만들고 이 회사를 일본 제약회사에 팔아 자금을 마련한 후 제대로 된 연구를 해보자는 생각으로 바이오엔테크를 설립했다.
면역요법 연구를 위해 mRNA를 연구를 해오던 바이오엔테크는 코로나19 대유행 시기에 mRNA 기술을 백신 만드는데 응용했고 그렇게 코로나19 백신을 개발했다.
이 외에도 최 처장은 네이처(Nature)에서 노벨의학상과 생의학상을 수상한 사람을 살펴보니 1964년에서 1972년 사이에 미국국립보건원(National Institutes of Health)에서 근무한 MD-phD들이 엄청 많았다는 점을 언급했다.
베트남전쟁이 있던 당시 NIH에서 MD들 중 군복무 대신 NIH에서 기초연구를 하는 프로그램을 만들었고 그때 참여한 MD 들이 phD를 받고 15~20년 후 노벨상을 수상하기 시작했다는 것이다.
의사과학자 활약이 많아지는 진짜 이유
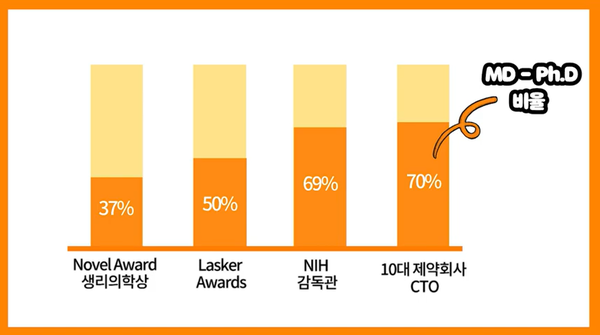
1980년 후반, 이같은 사실을 인식한 미국은 해당 프로그램을 대폭 확대했고 의사과학자가 ▲노벨 생리의학상자 수상자의 37% ▲Lasker Awards 수상자의 50% ▲NIH 감독관의 69% ▲10대 제약회사 최고기술경영자(CTO)의 70%를 차지하는 길을 터줬다.
최 처장은 이처럼 의사과학자의 활약이 많아진 이유를 ‘병원 환자의 니즈를 구체적으로 알고 있기 때문’이라고 설명했다.
최 처장은 “기초의학을 하는 박사들 보다 의사과학자의 활약이 많아진 이유는 이 사람들이 머리가 더 좋거나 교육환경이 더 좋아서가 아니라 의사과학자들은 실제로 병원 현장에서 뭐가 필요한지를 아주 구체적으로 알고 있기 때문”이라고 말했다.
최 처장은 “그렇기 때문에 내가 뭘 연구해야 할지를 기초의학자들보다 더 잘 알게 되고 훌륭한 업적들이 나오는 것”이라고 덧붙였다.

그 예로는 1차 대전에 군의관으로 참전한 경험을 바탕으로 페니실린(penicillin)을 만든 알렉산더 플레밍(Alexander Fleming), 성인병을 앓는 것처럼 혈관이 조기에 막히는 소아환자들을 보고 LDL 콜레스테롤 수용체를 발견하고 이를 치료하는 스타틴(statin)을 개발한 조셉 L. 골드슈타인(Joseph L Goldstein)과 마이클 브라운(Micheal Brown) 등의 사례를 들었다.
우리나라 현실은?
미국의 이같은 성과는 다른 나라들에도 의사과학자를 양성해야 한다는 인식을 심어줬다. 하지만 우리나라에서는 아직 의사과학자 양성체계가 제대로 잡히지 않았다.
이에 대해 최 처장은 “우리나라 실정은 아직 의사들은 환자를 진료하면서 돈을 벌어야 하는 시스템”이라며 “의대뿐만 아니라 우리나라 유명대학 전체를 다 합해도 1년 기술이전 수익이 미국의 스탠퍼드대학교(Stanford University)의 1/10도 안된다”고 지적했다.
최 처장은 “이정도기 때문에 우리나라에서는 환자 진료 외 의료산업은 거의 없는 실정”이라며 “의대 교수들 역할 중 90%는 진료를 통해 최대한 수익을 올리는 것”이라고 덧붙였다.
하지만 최 처장은 국내 최고 엘리트들이 의대에 진학하는 상황에서 우리나라도 의사과학자 양성과 활동에 대한 변화가 필요하다고 밝혔다.
우리나라 의사과학자 양성의 역사
최 처장은 우리나라에서 의사과학자 양성의 첫 시작은 의학전문대학원이라고 언급했지만 실패한 시도라고 평했다. 실패 이유로는 ‘의전원에 입학하는 사람들이 의사과학자고 되고 싶어서 입학하는 사람이 아니었기 때문’이라고 밝혔다.
다음 시도는 카이스트 의과학대학원이었다. 의대‧치대‧한의대 졸업생들이 카이스트 의과학대학원에 와서 군대 대신 박사학위를 하면서 기초학‧기초의학‧기초생물학 박사과정을 밟는 과정이다.
최 처장은 카이스트 의과학대학원 과정이 국내 의사과학자 양성에서 효과를 냈다고 평했다. 그리고 이 과정을 거쳐 의대로 돌아와 교수가 된 사람들이 좋은 업적을 내자 2010년경 각 대학에서 제대로 된 의사과학자를 만들자는 분위기가 형성됐다는 것이다.

중요한 것은 이같은 분위기를 감지하고 중요성을 인식한 정부에서 본격적인 의사과학자 양성 프로그램인 ‘융합형 의사과학자 양성사업’을 시작했다는 점이다.
최 처장은 “의대에서 아무리 열심히 (의사과학자 양성) 과정을 해도 전부 다 기초학교실로 가지 않는 이상 전공의를 하게 된다. 의대생 100명이 졸업하면 99명이 전공의를 하는데, 이 과정이 의사과학자 육성의 데스 밸리(Death Valley)”라며 “전공의 4년을 보내면서 전부 과학하고 관계없는 사람이 된다”고 말했다.
최 처장은 “그래서 보건산업진흥원과 상의를 많이 했고 전공의 때 풀타임으로 기초학교실 교수와 함께 석사학위 과정을 밟고 필요한 등록금과 연구비를 지원하는 의사과학자 양성 프로그램을 처음 시작한 것”이라고 덧붙였다.
그러면서 최 처장은 “프로그램이 3년 정도 됐다. 이 과정을 거치면서 가장 좋은 점은 전공의 과정을 하면서도 과학자가 돼야 한다는 생각을 계속 할 수 있다는 것”이라며 “이 과정이 끝나면 군대 대신 군전문요원 등을 할 수 있는 기회도 생긴다”고 강조했다.
이 외에도 최 처장은 군전문의 과정을 체계화해 진흥원이 지원하는 전일제 박사학위 지원 등을 언급하며 의사과학자 양성에 큰 몫을 하고 있다고 밝혔다.
의사과학자가 되고난 후 문제와 기회
우리나라에서도 계속된 시도로 의사과학자 양성체계가 막 자리를 잡아가고 있는 상황에서 최 처장은 배출된 의사과학자가 다시 병원으로 돌아갔을 때 연구환경이 조성되지 않는 문제를 지적했다.
의사들이 환자를 진료해야 하고, 진료에 따라 병원 수익이 결정되고, 연구와 논문을 위해 시간을 조절해줄 수 없는 병원이 많기 때문이다.
최 처장에 따르면 세브란스병원에서는 이같은 문제 해결을 위해 중개 연구 조교수제도를 마련해 의사과학자들이 기초학교실에서 역할을 하고 궁극적으로 연구중점병원, 연구지향병원을 만드는 프로젝트를 가동 중이다.
최 처장은 “연구지향병원을 하고자 하는 곳은 많다. 하지만 성공하지 못했다. 다양한 원인을 생각했지만 우리가 생각하기에는 의사과학자가 없었기 때문이었다. 병원이 있더라도 병원에서 각종 첨단기술들을 사업화할 수 있는 핵심 요원이 없었던 것”이라고 밝혔다.
이같은 문제 해결을 위해 세브란스병원은 의사과학자 20명이 연구지향병원 주축이 될 수 있도록 각 과별로 선발계획을 세우고 있다.
최 처장은 “우리 모델이 성공한다면 지금으로부터 5~6년 후 우리나라에서 처음 연구를 통해 병원 수익을 주도하는 병원이 되지 않을까 기대하고 있다”며 “그 핵심이 지금 준비하고 있는 의사과학자”라고 강조했다.
하지만 최 처장은 “연구지향병원을 만들고 진료를 하지 않고 연구에 몰두하더라도 병원에 수익이 보장될 수 있는 시스템과 제도가 마련돼야 한다. 다행히 진흥원 등에서 이런 제도를 준비하는 것으로 안다”며 “병원들도 연구 중점 교수를 확보하려고 노력하고 있기 때문에 신진 연구자들에게는 6~7년 후 훨씬 더 많은 기회가 올 것”이라고 덧붙였다.
마지막으로 최 처장은 “최근 미국에서 정말 똑똑한 의대생들은 임상을 안한다. 전부 다 실리콘밸리로 진출한다. 거기에 더 큰 기회가 있기 때문”이라며 “이제 막 시작하는 의대생들 기준으로 본다면 의사과학자의 길을 걷는 것이 선배들이 전공의 끝나고 개업해서 돈 버는 것보다 훨씬 더 다양하고 큰 기회를 제공할 것이라는 확신을 가지고 있다”고 밝혔다.

