주산기 의료서비스 지역 25.6%가 '취약지'…모성사망비↑
"단기간 내 의료기관 확충 어려운 만큼 이송 시스템 구축해야"
주산기 의료서비스 접근성이 지역별 모성사망비(maternal mortality ratio) 격차에 영향을 미치는 것으로 나타났다. 전문가들은 신생아집중치료실(NICU)이나 고위험산모태아집중치료실(MFICU) 접근성 개선 정책이 필요하다고 지적했다.
성균관의대와 아주의대·건국의대 등 공동연구진은 산모와 신생아 의료 취약성을 의료기관 접근성을 중심으로 평가해 국제 학술지 ‘JKMS(Journal of Korean Medical Science)’에 최근 게재했다.
연구팀은 의료접근성 평가를 위해 전국 70개 진료권역을 다시 39개 '주산기 의료서비스 지역(PMCSA)'으로 재편성했다. PMCSA는 NICU 10개 병상 또는 MFICU 3개 병상 이상을 갖춘 의료기관을 기준으로 설정했다.
39개 PMCSA를 대상으로 산모와 신생아 의료접근성을 분석하자 25.6%인 10개 지역이 '취약지'로 평가됐다. '취약지' PMCSA 내 인구 30%가 NICU나 MFICU 의료기관을 이용하기 위해 60분 이상 이동해야 했다.
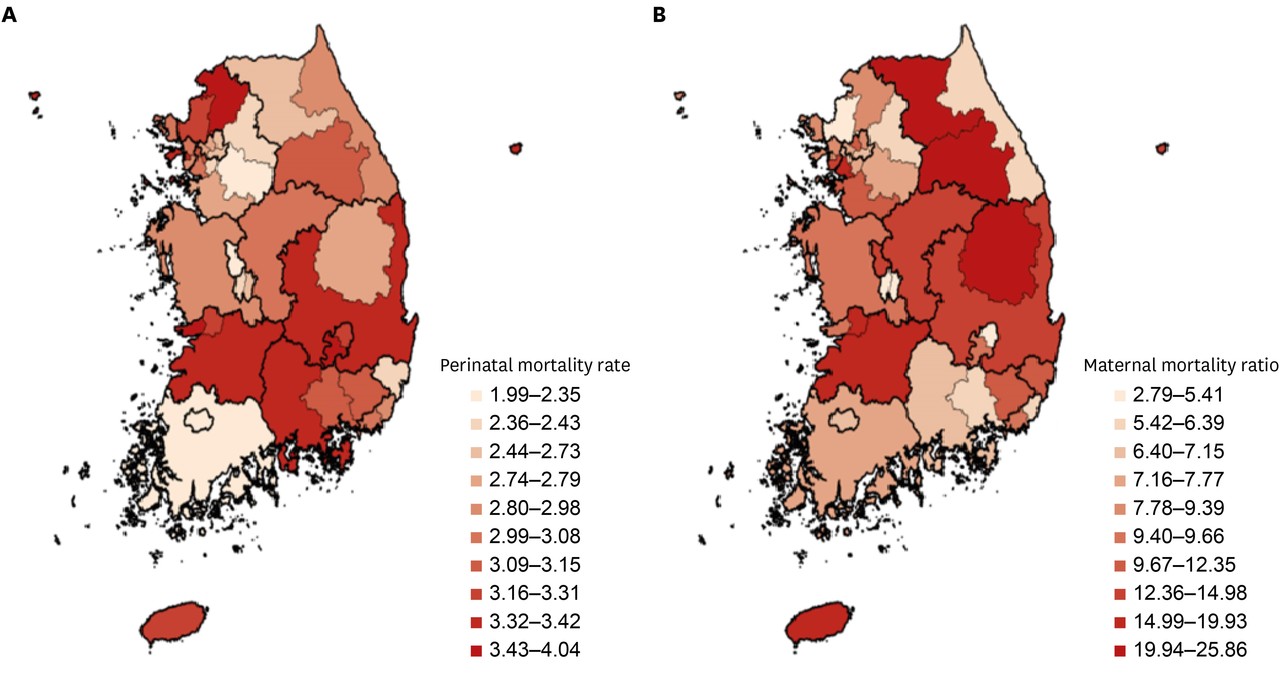
이런 취약지 PMCSA는 모성사망비도 유의미하게 높았다. 비취약지 PMCSA 모성사망비가 9.48인 반면 취약지 PMCSA는 14.28였다.
PMCSA 가운데 원주 권역이 모성사망비가 25.86으로 가장 높았다. 그 뒤로 춘천(25.60), 익산(19.93), 전주(19.06) 순이었다. 반면 고양은 PMCSA 내 모성사망비가 2.79로 가장 낮았다. 동대전(4.27)과 대구 동북부(4.43)도 모성사망비가 낮은 지역이었다.
연구팀은 "PMCSA 내에 모성사망비 격차를 해소할 만한 의료인프라가 구축돼야 한다. NICU나 MFICU 신설과 개선이 필요하다"며 "의료기관 확충이 단기간 이뤄지기 어려운 만큼 주산기 의료접근성 취약 지역에 체계적이고 효율적인 이송 시스템을 구축해야 한다"고 강조했다.

